Die Entstehung einer Autoimmunerkrankung
Während einer Autoimmunerkrankung (AE) kommt es zu einer fehlgeleiteten Erkennung von körpereigenen Strukturen durch autoreaktive T Zellen und/oder Autoantikörper, wodurch es zu einer Immunantwort gegen das erkannte Gewebe kommt. Während dieser Immunantwort wandern weitere Immunzellen in das erkannte Gewebe ein, werden durch die fehlgeleitete Erkennung aktiviert und sorgen so zur Schädigung des Gewebes.
Durch das betroffende Gewebe lassen AE sich in zwei Gruppen einteilen: systemische AE, welche den gesamten Körper betreffen und gewebsspezifische AE, welche sich auf bestimmte Teile unseres Körpers beschränken. Wärhend die Ursachen und Ausprägung einzelner AE sich stark unterscheiden können gibt es, insbesondere bei Antikörper-vermittelten gewebsspezifischen AE, wiederkehrende Muster in ihren Pathomechanismen, was auf Gemeinsamkeiten in der Entstehung hindeutet.
Pathomechanismen von Autoimmuntät
Auch wenn die genauen Ursachen für die Entstehung von Autoimmunität noch nicht verstanden sind, gibt es Hinweise dafür, dass ein Zusammenspiel aus genetischer Veranlagung und Einwirkung diverser Umweltfaktoren verantwortlich ist (1-7). Dieses Zusammenspiel aus genetischer Veranlagung und Umwelteinflüssen sorgt vermutlich für die Aufrechterhaltung der Prozesse in unserem Körper, welche letztendlich zur Entstehung von Autoimmunität führen. Hierbei stellt die Erkennung eigener Strukturen, also die Autoreaktivität des Immunsystems, sehr wahrscheinlich den Ursprung für das entstehen einer Autoimmunerkrankung dar. Interessanterweise scheint Autoreaktivität unseres Immunsystems alleine jedoch nicht ausreichend für die Entstehung von Autoimmunität zu sein, da Autoantikörper in der Tat auch im Blut gesunder Menschen nachgewiesen werden können. Daher muss es weitere Faktoren geben, die zu einem Übergang von Autoreaktivität in seiner nicht-pathogenen Form, zur Entstehung einer Autoimmunerkrankung führen (8, 9).
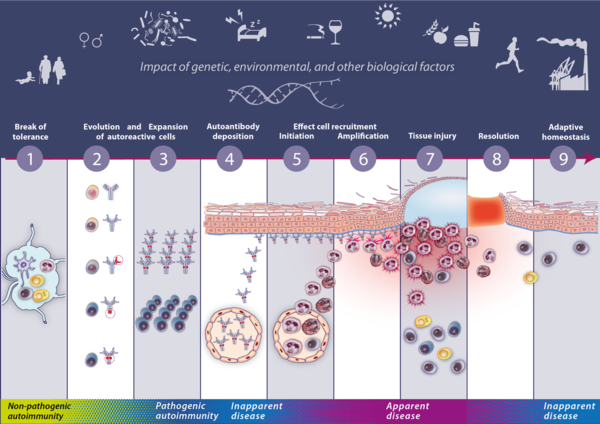
Beispiel: Entstehung einer Antikörper-vermittelten Autoimmunerkrankung
Es wird vermutet, dass die Entstehung einer Antikörper-vermittelten Autoimmunerkrankung das Ergebnis verketteter Umstände auf verschiedenen Ebenen unseres Immunsystem ist. Durch diese Verkettung kommt es zu einer immer wiederkehrenden Fehlregulation des Immunsystems, was letztendlich zur Entstehung einer Autoimmunerkrankung führt. Die dabei beteiligten Prozesse lassen sich in 9 aufeinanderfolgende Schritte unterteilen, welche in Abbildung 1 zusammengefasst sind.
Es kommt zu einer fehlgeleiteten Erkennung körpereigener Strukturen durch autoreaktive T und B Zellen (Schritt 1). Die Entwicklung (Schritt 2) und Vervielfältigung (Schritt 3) dieser Autoreaktiven T und B Zellen führt zur Bildung von Autoantikörpern mit pathogenen Eigenschaften. Anschließend kommt es zu einer Anreicherung dieser Autoantikörper im betreffenden Gewebe (Schritt 4), wodurch es zu einer Einwanderung (Schritt 5) und Anreicherung (Schritt 6) von Immunzellen in das betroffene Gewebe kommt. Hierdurch kommt es zu einer Entzündungsreaktion (Schritt 7), die letztendlich für die Zerstörung des umliegenden Gewebes verantwortlich ist. Nach abklingen dieser Entzündungsreaktion (Schritt 8) kommt es zwar zu einer Heilung des Gewebes, welche jedoch nicht vollständig zu erfolgen scheint und das betroffene Gewebe so anfälliger für ein erneutes Aufkommen der Autoimmunerkrankung (Schritt 9) anfällig macht.
Interessanterweise, scheinen diese Prozesse nicht kontinuierlich stattfinden zu müssen, sondern können auch auf unbestimmte Zeit und während verschiedener Stadien unterbrochen werden, um dann durch bestimmte Auslöser fortgeführt zu werden und letztendlich zur Entstehung einer Autoimmunerkrankung führen.
Literaturverweise
1. Cho JH, and Gregersen PK. Genomics and the multifactorial nature of human autoimmune disease. N Engl J Med. 2011;365:1612-23
2. Miller FW, Alfredsson L, Costenbader KH, Kamen DL, Nelson LM, Norris JM, et al. Epidemiology of environmental exposures and human autoimmune diseases: findings from a National Institute of Environmental Health Sciences Expert Panel Workshop. J Autoimmun. 2012;39:259-71
3. Rosenblum MD, Remedios KA, and Abbas AK. Mechanisms of human autoimmunity. J Clin Invest. 2015;125:2228-33
4. Rose AM, and Bell LC. Epistasis and immunity: the role of genetic interactions in autoimmune diseases. Immunology. 2012;137:131-8
5. Pollard KM. Environment, autoantibodies, and autoimmunity. Front Immunol. 2015;6:60
6. Inshaw JRJ, Cutler AJ, Burren OS, Stefana MI, and Todd JA. Approaches and advances in the genetic causes of autoimmune disease and their implications. Nat Immunol. 2018;19:674-84
7. Kuchroo VK, Ohashi PS, Sartor RB, and Vinuesa CG. Dysregulation of immune homeostasis in autoimmune
8. Cohen IR. Activation of benign autoimmunity as both tumor and autoimmune disease immunotherapy: a comprehensive review. J Autoimmun. 2014;54:112-7
9. Olsen NJ, and Karp DR. Autoantibodies and SLE: the threshold for disease. Nat Rev Rheumatol. 2014;10:181-6
10. Fullerton JN, and Gilroy DW. Resolution of inflammation: a new therapeutic frontier. Nat Rev Drug Discovery. 2016;15:551-67
11. Feehan KT, and Gilroy DW. Is Resolution the End of Inflammation? Trends Mol Med. 2019;25:198-214

- Forschung
- Entstehung von Autoimmunerkrankungen
- Ziele des SFB 1526
- Forschungsbereich A
- Forschungsbereich B
- Service Projekte
- Informations-Infrastruktur Projekt
- Assoziierte Projekte